Os discos herniados maniféstanse con máis frecuencia como osteocondrose relacionada coa idade debido á sequedade e fraxilidade do anel fibroso. Pero ese é só un dos factores de risco. Outros son:
- Tensión forte na columna lumbar por ter sobrepeso.
- Debilidade do sistema muscular.
- Herdanza.
- Un estilo de vida sedentario e, polo tanto, unha compresión constante das estruturas vertebrales.
- Fumar.
- Gran actividade física.
Segundo as estatísticas médicas, esta enfermidade ocorre moitas veces máis frecuentemente en homes que en mulleres.
Cales son as causas máis comúns da enfermidade:
- Lesións por accidentes de tráfico ou caídas.
- Levantar obxectos pesados cunha distribución incorrecta da carga.
- Escoliose, ou lordose, que aumenta a tensión en certas áreas da columna.
- Displasia da articulación da cadeira.
- Enfermidades crónicas, incluíndo tuberculose espinal, neoplasias, sífilis.
- Trastornos metabólicos (hereditarios e adquiridos).
Todos estes factores fan que a cartilaxe e os ósos da columna se desgasten e se debiliten. E esta é a principal razón da hernia intervertebral.
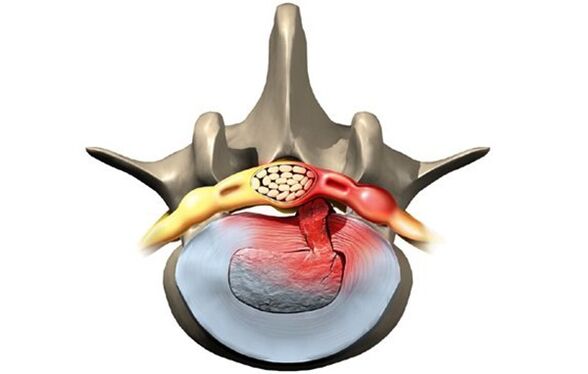
Fases de desenvolvemento da enfermidade
Sen un tratamento adecuado, a enfermidade progresa e o estado dos discos intervertebrais danados empeora. Hai catro etapas no desenvolvemento da enfermidade:
- Incidente. O disco intervertebral cambiou bastante, non máis de dous milímetros. O núcleo pulposo non sobresae máis aló do corpo vertebral.
- Protuberancia lumbar. O bordo do disco sobresae ata 1, 5 mm por riba do corpo vertebral, pero non se observa o desprazamento nuclear.
- Extrusión. O núcleo sobresae máis aló do corpo vertebral.
- Convulsión. O núcleo practicamente cae e colga sobre o vórtice en forma de gota. Nesta fase existe o risco de rotura do anel fibroso e fuga de secreción fluída.
Na primeira fase da enfermidade, a persoa case non está preocupada, ás veces hai dor nas costas, pero pasa rapidamente. A medida que a enfermidade se desenvolve, o estado de saúde empeora, os síntomas fanse máis dolorosos e alarmantes. Se o diagnóstico non se fai a tempo e non se inicia o tratamento, as consecuencias son posibles: parálise das pernas e trastornos graves do sistema nervioso.
Como se mostra unha hernia lumbosacra?
Unha hernia de disco pode manifestarse cos seguintes síntomas:
- Dor lumbar.
- Dor ao camiñar que irradia á rexión da coxa.
- Dormecemento dos pés, dedos, áreas na superficie da parte inferior da perna e da coxa.
- Pesadez nas pernas.
- Rixidez do movemento.
Para non buscar axuda médica demasiado tarde, paga a pena analizar os síntomas da enfermidade con máis detalle. Pódense dividir en tres grupos.
Síndrome da dor
A dor da hernia da columna lumbar é un síntoma clave. Xa na primeira fase prodúcese dor na zona do disco intervertebral danado, especialmente despois dunha lesión. Poden gañar ou perder peso e despois reaparecer. Máis a miúdo, a rexión sacra nin sequera doe, pero doe, especialmente durante o esforzo físico ou o traballo sedentario prolongado. Cando unha persoa deitase nun lado san e flexiona a perna, a dor diminúe completamente. Esta condición pode durar varios meses.
Co tratamento oportuno de axuda médica, é fácil desfacerse do problema. Abonda con despedirse dos malos hábitos e facer os exercicios de fisioterapia recomendado polo seu médico.
Cada día a zona afectada aumentará e o estado do tecido do disco empeorará. A transición ao segundo grao da enfermidade é sinalada por un aumento da dor. Agora non só se pode sentir na zona sacra, senón que cobre toda a parte inferior das costas, irradia na zona do pescozo, en todos os músculos da columna vertebral, nádegas, coxas, pernas, pés e dedos dos pés. O malestar maniféstase coa actividade física, aínda que sexa insignificante: tose ou estornudar.
Síndrome vertebral
O aumento da dor na segunda etapa vai acompañado de espasmos constantes dos músculos das costas. Isto leva a un malestar aínda maior para o paciente. Non pode moverse libremente, endereitarse as costas, endereitarse. A forma de andar desta persoa vólvese incerta, sempre se inclina no lado oposto ao paciente, cae.
A calidade de vida dunha persoa deteriorouse debido á alteración da coordinación dos movementos. Non é bo para realizar as tarefas establecidas no traballo, e o descanso activo da dor constante faise pouco realista.
Síndrome Radicular
Se unha hernia inguinal non é atendida por un médico, a enfermidade progresiva leva á compresión das raíces da columna, o que fai que morran e o acceso ao sangue ao tecido do disco intervertebral danado faise case imposible. Aparecen os síntomas característicos das fases graves da enfermidade:
- Debilitamento dos músculos das pernas. O paciente non pode agacharse, estirarse ou saltar. Subir escaleiras tamén é difícil para el.
- Adormecemento da zona afectada e das zonas circundantes. A pel vólvese insensible e pálida, hai a pel de galiña e sensacións de formigueo. Os pacientes quéixanse de hiperhidrosis na zona afectada e nas pernas ou, pola contra, sequedade excesiva da pel.
- Lumbago. O paciente sofre lumbago na rexión lumbar cunha dor aguda e punzante que aumenta con cada movemento. Se non se trata, leva á destrución das articulacións da cadeira e do xeonllo.
- Un adelgazamento notable da perna dolorosa, que leva á asimetría postural.
- Perturbación dos órganos pélvicos. As queixas urolóxicas e xinecolóxicas agrávanse, a libido desaparece, a diarrea, a incontinencia urinaria son posibles.
En casos graves de hernia espiñal, existe o risco de parálise, discapacidade e mesmo a morte.
Diagnóstico da patoloxía
Cando unha persoa ten dor lumbar severa, ten que pedir unha cita cun neurólogo. Realizará un exame con probas médicas:
- Identificación de reflexos dos tendóns das extremidades inferiores.
- Proba de levantamento de pernas.
- Determinación da sensibilidade ao calor ou ao frío, dor e vibración en toda a superficie das pernas, coxas, nádegas, abdome e costas.
A continuación, o médico derivará ao paciente para unha resonancia magnética ou unha tomografía computarizada da columna lumbar. Coa axuda de métodos tomográficos, realízase unha imaxe tridimensional da zona afectada. Pódese usar para determinar a localización e tamaño da hernia, o estadio da enfermidade.
Se hai risco de lesión medular, tamén se prescribe electromiografía, neurografía e mielografía con axente de contraste. En base a estes estudos, o médico determinará se é necesaria unha cirurxía urxente.
Tratamento das hernias discales
Unha fractura vertebral trátase tanto de forma conservadora como cirúrxica. A elección da técnica depende do estadio de desenvolvemento da enfermidade, da presenza de enfermidades concomitantes e das contraindicacións.
Terapia conservadora
O curso terapéutico está dirixido principalmente a aliviar a dor e aliviar a condición do paciente.
Que medicamentos pode prescribir un médico:
- Medicamentos que alivian a dor e a inflamación. En caso de exacerbación - en forma de inxeccións. Cando se alivia a dor aguda (normalmente son suficientes de tres a catro días), prescríbense medicamentos orais cun efecto similar.
- Bloqueo de novocaína coa adición de corticoides. Un método similar pode deter a dor durante dúas semanas á vez. Normalmente, un bloqueo faise con inxeccións en diferentes partes do disco danado.
- Relaxantes musculares de acción central. Reducen a actividade muscular ao aliviar os calambres da dor.
- Complexos de vitaminas e minerais con foco nos elementos do grupo B. Afroxan lixeiramente os músculos, axudan á rexeneración dos tecidos e á transmisión dos impulsos nerviosos.
Despois de aliviar a síndrome da dor, o uso de drogas diminúe. O tratamento da enfermidade é mediante fisioterapia e fisioterapia.
Dependendo da condición do paciente, tamén se seleccionan métodos de tratamento fisioterapéuticos. Pode ser:
- Tratamento con calor ou descarga eléctrica.
- Electroforese con fármacos antiinflamatorios.
- Acupuntura e acupresión.
- Hirudoterapia.
- Hidromasaxe.
A masaxe normal só se permite se non hai síndrome de dor. Un tratamento de fisioterapia máis eficaz é a terapia manual con relaxación post-isométrica.
Os médicos recomendan encarecidamente que os pacientes fumadores deixen de fumar.
Os axustes da dieta tamén son importantes, especialmente para os pacientes con sobrepeso. Os alimentos graxos, salgados, doces e alcohol deben ser excluídos do menú. Comer unha dieta frugal con moitas verduras e produtos lácteos fermentados axudará ao corpo a soportar mellor o tratamento e a perder os quilos nas costas.
Intervención cirúrxica
O tratamento conservador adoita durar uns dous meses. Se non leva ao resultado desexado, tómase a decisión de cambiar a táctica terapéutica ou realizar unha operación. Este último prescríbese para a dor intensa, a perda de sensación nas pernas, a disfunción dos órganos pélvicos. Dependendo da complexidade da situación, a operación realízase das seguintes formas:
- Método endoscópico. Realízanse tres microincisións na zona afectada. Insírese unha cámara nunha para a súa transmisión ao monitor. Os outros dous utilízanse para eliminar a protuberancia da hernia mediante instrumentos en miniatura.
- Polo método de discectomía percutánea. O núcleo danado elimínase mediante unha punción no disco intervertebral e substitúese por unha substancia artificial.
- Por reconstrución láser. Realízase en forma de punción cunha agulla especial, sen disección de tecido. A radiación láser quenta as estruturas do disco intervertebral e estimula a rexeneración celular, ademais de aliviar a dor.
En casos difíciles, a endoprótesis dos discos intervertebrais é posible: a substitución do órgano lesionado por un implante.
A rehabilitación é necesaria despois de intervencións cirúrxicas complexas. A persoa operada ten que levar corsé e non pode tomar posición sentada durante uns tres meses. A fase posterior de rehabilitación inclúe a práctica de ximnasia terapéutica e fisioterapia.
Técnicas preventivas
Como calquera outra enfermidade, unha hernia de disco é máis fácil de previr que de curar. O que debes facer para manter os teus discos intervertebrais sans:
- Calcula con precisión as cargas se o teu traballo está relacionado ou se es un deportista profesional.
- Peso corporal correcto (o seu índice non debe exceder 30).
- Elixe un bo colchón para durmir na posición correcta (preferentemente de costas).
- Participar en educación física suave, natación, fitness.
- Incorpora exercicios ao exercicio da mañá para fortalecer o corsé muscular da columna.
- Absterse de cigarros.
- Comer ben.
Se seguir estas regras se converte nun hábito, corre o risco de ter unha hernia discal por accidente.
Unha hernia de disco é perigosa e ten graves consecuencias, e os casos avanzados tardan moito en tratarse. Para evitar operacións e complicacións, se experimentas sensacións dolorosas nas costas, debes consultar a un neurólogo.
Osteocondrose
O propio termo osteocondrose deriva de dúas palabras: osteo - óso e chondru - cartilaxe. En pocas palabras, é unha osificación da cartilaxe. Aínda que esta interpretación é fundamentalmente incorrecta. Algúns van aínda máis lonxe nos seus delirios, crendo que a osteocondrose é a acumulación de sales nas articulacións. Ademais, o sal de mesa debe consumirse en grandes cantidades.
Patoxénese
En realidade, todo funciona un pouco diferente. E máis difícil. E o sal de mesa, se ten un papel na causa da osteocondrose, é moi indirecto. A osteocondrose baséase na distrofia e na dexeneración da cartilaxe articular. Esta non é unha enfermidade en si mesma, senón un proceso patolóxico que se pode observar en case calquera lugar onde haxa tecido conxuntivo da cartilaxe.
Aínda así, a osteocondrose afecta de forma abrumadora a columna vertebral. Por que? O feito é que entre as vértebras hai unha especie de espaciador: discos intervertebrais (discos intervertebrais). A tarefa fisiolóxica destes discos intervertebrais é amortiguar os corpos vertebrais e protexelos do desgaste prematuro debido ao estrés mecánico. O disco intervertebral está formado por un núcleo pulposo líquido interno rodeado por un anel fibroso e unha placa final superior e inferior.
O disco intervertebral está suxeito a un enorme estrés mecánico, o que leva a danos permanentes nas súas estruturas a nivel celular. Nos humanos, estes procesos son demasiado pronunciados; esa é a nosa recompensa por camiñar erguido. Para evitar que o disco se "borre" por completo, debe rexenerarse constantemente, é dicir, restauralo. É o equilibrio dos procesos de rexeneración de danos o que determina a estrutura normal do disco intervertebral. Outro detalle curioso é que os discos intervertebrais non reciben sangue e nutrientes a través dos vasos sanguíneos que creceron xuntos na infancia, senón de forma difusa desde o tecido óseo dos corpos vertebrales. De novo, pagando a capacidade de andar en dous membros, non en catro.
Como resultado, os discos intervertebrais son facilmente feridos en termos anatómicos e fisiolóxicos. Calquera proceso negativo no corpo leva a un desequilibrio na rexeneración da dano e ao desenvolvemento de distrofia e dexeneración dos discos intervertebrais. Un panel estruturalmente defectuoso xa non pode soportar a tensión mecánica correcta. Baixo unha presión excesiva das vértebras superiores, os discos intervertebrais desprázanse en diferentes direccións, xeralmente cara ao lado e cara atrás. Este proceso coñécese como hernia discal.
O tecido óseo das vértebras que perdeu o revestimento da cartilaxe tamén está suxeito a un desgaste mecánico. Debido ao trauma constante na superficie marxinal anterior dos corpos vertebrales, fórmanse crecementos óseos patolóxicos - osteofitos. Desenvólvese a espondilose. Debido á dexeneración e desprazamento do disco intervertebral, os espazos intervertebrais encóllense, a canle espinal estreitase e as raíces dos nervios espiñais convértense en os chamados buratos foraminais.
causas
As causas ou factores etiolóxicos da osteocondrose son diversas. Ambos poden ser locais, é dicir. H. causada pola propia patoloxía da columna vertebral e trastornos xerais a nivel do organismo. Calquera patoloxía que leve a unha violación da estrutura da columna vertebral ou trastornos metabólicos pode considerarse a causa da osteocondrose. Neste sentido hai:
- Cambios na configuración da columna (escoliose, lordose patolóxica ou cifose)
- Outros defectos musculoesqueléticos - pés planos, cintura escapular estreita, anomalías pélvicas
- Lesión da columna vertebral
- Inmunidade débil
- Trastornos metabólicos: osteoporose, obesidade, diabetes mellitus, enfermidade da tireóide
- Enfermidades do sistema cardiovascular - aterosclerose, hipertensión
- Trastornos dixestivos que producen unha absorción insuficiente de nutrientes do tracto gastrointestinal
- Herdanza.
Nótese que as condicións patolóxicas anteriores non necesariamente levan á osteocondrose. Isto require unha exposición constante a certos factores predispoñentes: hipotermia, desnutrición, sedentarismo ou, pola contra, esforzo físico excesivo.
Síntomas
A propia osteocondrose é un proceso asintomático. Ao mesmo tempo, os signos de dexeneración do disco intervertebral son diversos. Como é? O feito é que as manifestacións clínicas da osteocondrose débense ás súas complicacións: hernias de disco, espondilose, ciática, estreitamento da canle espiñal.
Ademais, a clínica é moi variable dependendo da localización predominante do proceso na columna cervical, torácica ou lumbar. A última sección é a máis afectada xa que a zona lumbar recibe a máxima actividade física. Sinais de osteocondrose da rexión lumbosacra:
- Dor (lumbodynia, lumbago, ciática)
- Movemento restrinxido da parte inferior das costas e das extremidades inferiores (claudicación intermitente)
- Aquí trastornos sensoriais do tipo de parestesia - entumecimiento, sensación de ardor, gatear
- Tensión patolóxica nos músculos lumbares
- Sen tratamento, trastornos funcionais dos órganos pélvicos.
A osteocondrose cervical obsérvase con menos frecuencia que a lumbosacra. Non obstante, esta patoloxía tamén é bastante común. Ademais dos típicos síntomas de dor (cervicalxia), sensibilidade reducida e movementos das extremidades superiores, a osteocondrose cervical ten as súas propias peculiaridades debido ao deterioro do fluxo sanguíneo ao cerebro. Estas propiedades maniféstanse:
- insomnio
- Dor de cabeza, mareos
- Náuseas periódicas
- Debilidade xeral, fatiga fácil
- Flutuacións na presión arterial
- En ocasións dor de dentes
- Reaccións de comportamento en forma de bágoas, irritabilidade.
A zona do peito con osteocondrose é relativamente raramente afectada. Os pacientes neste caso son persoas que se ven obrigadas profesionalmente a sentarse nunha posición estable e incómoda: estudantes, alumnos, programadores, oficinistas. Os síntomas da osteocondrose neste caso son os seguintes:
- Dor no peito e parestesia
- Disnea
- Sensación de latido do corazón
- Movemento restrinxido da columna torácica.
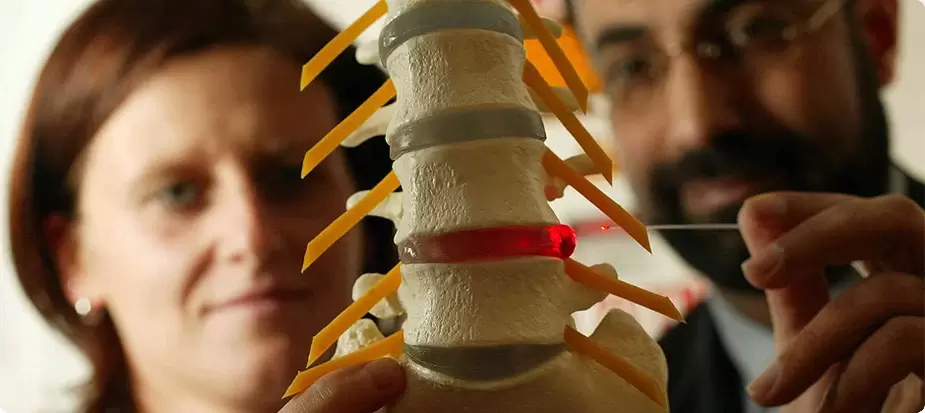
diagnóstico
De todo o anterior, está claro que a osteocondrose é unha enfermidade camaleónica. Debido á semellanza de signos, é fácil confundilo con accidente cerebrovascular, hipertensión, infarto de miocardio, angina, trastornos neuróticos. Polo tanto, para facer o diagnóstico correcto, é necesario un diagnóstico complexo completo para determinar correctamente os síntomas e tratamento da osteocondrose.
Ademais do clásico cuestionamento e aclaración das queixas dos pacientes, este diagnóstico debe incluír un exame médico e métodos especiais de exame. Estes métodos inclúen raios X da columna vertebral, ultrasóns dos órganos internos. Recentemente, a tomografía computarizada e a resonancia magnética utilizáronse con éxito para diagnosticar a osteocondrose.
tratamento
As tácticas terapéuticas para a osteocondrose inclúen o uso de:
- Medicación
- masaxe
- Procedemento de fisioterapia
- Fisioterapia (terapia de movemento)
- Terapia manual
- Acupuntura.
Os medicamentos para a osteocondrose están dirixidos principalmente a aliviar a dor e eliminar os procesos inflamatorios nas raíces nerviosas. Para este fin úsanse medicamentos AINE. En varias combinacións, estas drogas adoitan usarse en forma de pomadas, inxeccións e comprimidos para o tratamento da osteocondrose. Cómpre lembrar que estas drogas teñen un efecto negativo sobre o fígado, o estómago e os intestinos. Como resultado, poden agravar os trastornos metabólicos na osteocondrose. Alivian ben a dor do bloqueo con anestésicos locais. O efecto destes axentes é de curta duración e de ningún xeito afecta o curso da osteocondrose no seu conxunto.
Coa axuda de fármacos como condroprotectores, inmunoestimulantes e vitaminas con minerais, é posible mellorar os procesos metabólicos a nivel local e corporal. Os condroprotectores úsanse en comprimidos, pomadas e ampolas. Entre os tónicos, a vitamina C, grupo B, úsase en combinación con minerais. Neste sentido, os suplementos de calcio son os máis preferidos. De feito, contrariamente a algunhas afirmacións erróneas, a osteocondrose non se basea nun exceso, senón só na falta de calcio.
Despois da exacerbación exitosa, mostrarase terapia física, masaxe e exercicio. Os métodos físicos utilizados son a electroforese con calcio, a fonoforese con hidrocortisona, amplipulso e a terapia de parafina. Todas estas medidas están dirixidas a eliminar a dor e a inflamación nas raíces nerviosas, ligamentos e músculos. A masaxe para a osteocondrose realízase segundo o método xeralmente aceptado. A zona de masaxe é seleccionada dependendo da localización da osteocondrose. A ampliación do rango de movemento conséguese coa axuda da terapia de exercicio. Ao principio, na fase de exacerbación, practicamente non hai cargas dinámicas. O paciente está sempre nunha postura óptima. Neste momento, é desexable usar dispositivos de inmobilización: un corsé lumbar, o pescozo de Shants. Cando se elimina a exacerbación, o volume e a duración dos movementos durante a terapia de exercicio aumentan.
Recentemente, no tratamento da osteocondrose, utilizáronse métodos de tratamento non tradicionais: acupuntura, terapia manual, osteopatía. A acupuntura é un efecto sobre puntos bioloxicamente activos específicos ao longo da columna vertebral, nas aurículas, nas mans e nos pés. Na terapia manual, a posición normal das vértebras e dos discos intervertebrais restablece mediante a intervención manual das mans dun especialista. E no curso da osteopatía, as técnicas dirixidas garanten a integridade estrutural do sistema músculo-esquelético. En ausencia do efecto das medidas conservadoras para tratar a osteocondrose, a dor persistente, as complicacións, está indicada a cirurxía. Elimínase o disco intervertebral patoloxicamente desprazado. Actualmente estase a realizar unha microdiscectomía para este fin: a eliminación endoscópica dun disco intervertebral desprazado.




































